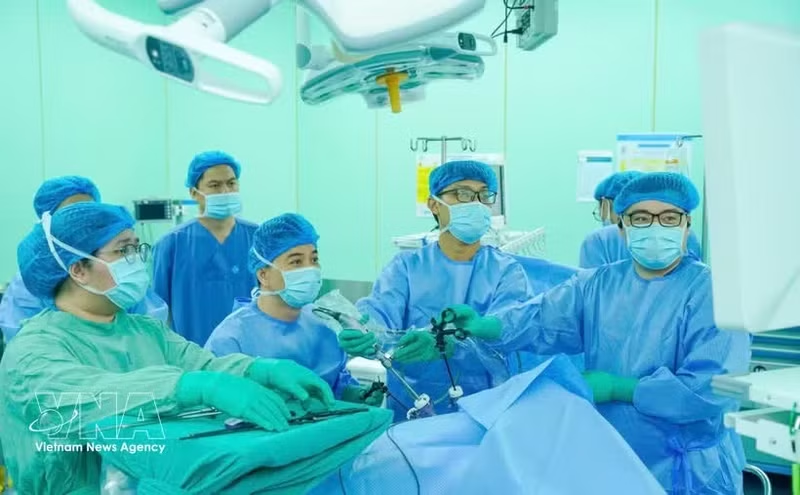
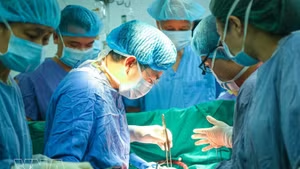
Пациентка — предприниматель из Индонезии — успешно перенесла операцию по поводу рака ободочной кишки, выполненную врачами больницы Университета медицины и фармации города Хошимин с применением современных технологий.
Примечательно, что пациентка была направлена во Вьетнам индонезийским врачом, доверяющим качеству медицинской помощи в стране. Об этом 28 апреля сообщила больница Университета медицины и фармации города Хошимин.
67-летняя пациентка поступила с выраженными болями в животе, вздутием и практически полной невозможностью приёма пищи в течение нескольких дней. После обследования в Индонезии у неё был диагностирован рак ободочной кишки, осложнённый кишечной непроходимостью, требующей срочного хирургического вмешательства. Лечащий врач пациентки в Индонезии, ранее проходивший обучение по хирургии колоректального рака в больнице Университета медицины и фармации города Хошимин, рекомендовал ей пройти лечение во Вьетнаме.
После детальной консультации со специалистами семья пациентки приняла решение о проведении операции в данной больнице. При поступлении пациентке были проведены все необходимые обследования, подтвердившие диагноз — рак ободочной кишки II стадии с осложнением в виде кишечной непроходимости.
Доцент, доктор медицинских наук, врач Нгуен Хыу Тхинь, главный хирург, отметил, что кишечная непроходимость является серьёзным осложнением колоректального рака. При отсутствии своевременного лечения она может привести к тяжёлым последствиям, таким как некроз кишечника, внутрибрюшная инфекция, истощение организма и даже угроза жизни.
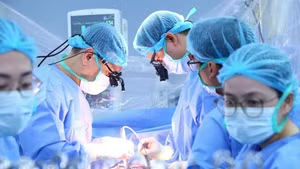
По оценке специалистов, при выполнении радикальной операции с соблюдением всех онкологических принципов и проведении адъювантной терапии прогноз пятилетней выживаемости пациентки является относительно благоприятным. После консилиума было принято решение выполнить правостороннюю гемиколэктомию с полным удалением мезоколона. Данный современный метод позволяет удалить опухоль вместе с соответствующим мезоколоном и выполнить полноценную лимфодиссекцию, что повышает долгосрочную эффективность лечения.
После удаления поражённого участка кишечника и проведения лимфодиссекции хирурги восстановили проходимость желудочно-кишечного тракта с использованием механического сшивающего аппарата, что позволило избежать формирования колостомы.
Параллельно с хирургическим лечением была применена программа ускоренного восстановления после операции (ERAS), направленная на снижение болевого синдрома, раннюю мобилизацию пациента и сокращение сроков реабилитации. Также проводилась послеоперационная физиотерапия для улучшения функций дыхательной и пищеварительной систем и снижения риска осложнений.
После операции кишечная непроходимость была полностью устранена, состояние пациентки улучшилось, восстановилась возможность приёма пищи, а функции пищеварения постепенно нормализовались. Успех операции вновь подтверждает высокий уровень профессиональной подготовки вьетнамских врачей и укрепляет доверие пациентов из региона и других стран мира.
По словам доцента Нгуен Хыу Тхиня, лечение рака ободочной кишки во Вьетнаме в настоящее время достигло значительного прогресса и всё больше соответствует уровню современной мировой медицины. Наряду с передовыми хирургическими методами и мультимодальным лечением, современный подход ориентирован на индивидуализацию терапии для каждого пациента.
Врачи также рекомендуют регулярно проходить скрининг колоректального рака, особенно начиная с 45–50 лет или ранее при наличии факторов риска. Такие симптомы, как изменение привычек дефекации, длительные боли в животе, кровь в стуле, хронические запоры или необъяснимая потеря веса, требуют своевременного медицинского обследования. Ранняя диагностика и лечение не только повышают шансы на успешное выздоровление, но и способствуют сохранению качества жизни пациента.